Einmal Augenentzündung, bitte
Fixe Kosten für jede Behandlung: Mit diesem Rezept will man den steigenden Krankenkassenprämien zu Leibe rücken. Doch das neue Abrechnungssystem wird genau das Gegenteil bewirken.

Eine akute schwere Augenentzündung kostet 4907 Franken.
Es beginnt mit Schmerzen in der Gegend des Bauchnabels und endet im Operationssaal. Diagnose: entzündeter Blinddarm. Ein Standardeingriff, in der Schweiz jedes Jahr tausendfach durchgeführt. Und doch wird ab 2012 alles anders – zwar nicht medizinisch, aber kostenmässig. Denn Schweizer Spitäler werden auf neue Art und Weise mit ihren Patienten abrechnen. Das werden die Versicherten der Krankenkassen schmerzhaft zu spüren bekommen.
Zu den «Preisetiketten» in diesem Artikel: Jeder Diagnose ist ein «Kostengewicht» zugeordnet. Dieses wird multipliziert mit dem Basispreis von 8489 Franken. Laut Santésuisse, dem Branchenverband der Krankenversicherer, ist das der aktuelle Richtwert, an dem sich Regionalspitäler orientieren.
Während bisher die meisten Spitäler einfach jeden Tag, den ein Patient bei ihnen verbrachte, in Rechnung stellen konnten, gilt bald landesweit das Fallpauschalen-System DRG (siehe nachfolgender Hinweis). Eine Blinddarmoperation im Kantonsspital Baden kostet dann zum Beispiel fix 5144 Franken – egal, wie lange der Eingriff dauert, wie lange der Patient im Spital liegen muss, wie aufwendig der Einzelfall tatsächlich ist. Natürlich gibt es in der Praxis schon noch zwei, drei Mechanismen, die bei extrem aufwendigen oder komplizierten Einzelfällen dann doch ein bisschen mehr Geld ans Spital fliessen lassen. Und wie viel das Kantonsspital Baden für einen Blinddarm tatsächlich kassieren wird, ist fürs Erste nur sehr grob geschätzt. Denn die Tarife müssen zwischen Spitälern und Krankenkassen erst noch ausgehandelt werden.
Klar aber ist: Der Patient wird zur Ware, seine Behandlung muss grundsätzlich rentieren. Dass Spitäler Rechnungen auf völlig neuen Grundlagen stellen werden, ist dabei noch die kleinste Veränderung. Stärker spürbar sein werden die Folgen der neuen Anreize für die Krankenhäuser. Wenn es für einen Eingriff nur noch einen festen Pauschalbetrag gibt, werden die Spitäler nicht mehr ohne Rücksicht auf die Kosten alles Machbare für ihre Patienten unternehmen. Sie sind gezwungen, so wenig wie möglich, aber so viel wie nötig zu untersuchen und zu behandeln – sonst werden die Patienten zu einem Verlustgeschäft. Zudem werden sie versuchen, Patienten rasch wieder loszuwerden, um die Kosten tief zu halten.
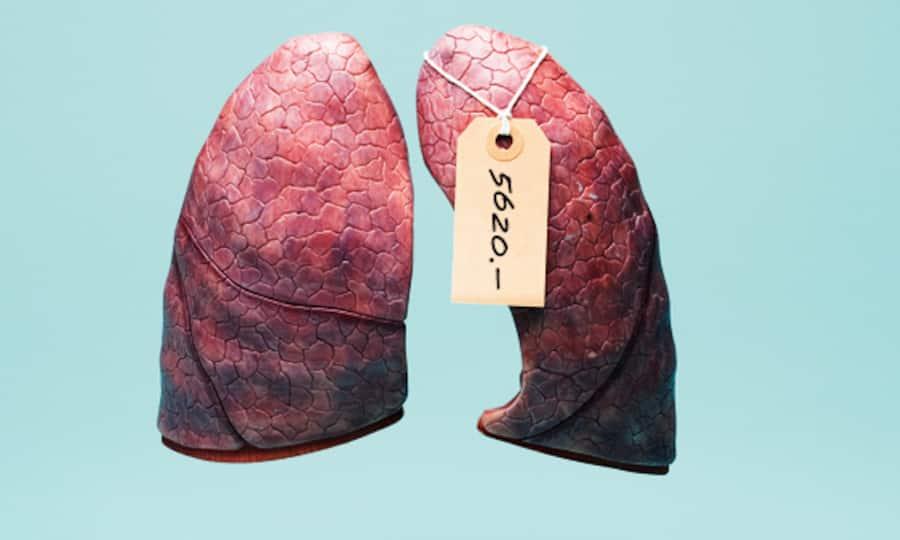
Eine Lungenembolie kostet 5620 Franken.
Die Ökonomie hält Einzug in die Medizin.Genau das beabsichtigte das Parlament, als es dem neuen System Ende 2007 zustimmte: Die Spitäler sollten sich untereinander vermehrt konkurrenzieren. Patienten dürfen sich ihr Spital aus der Liste von privaten und öffentlichen Spitälern frei aussuchen. Auf diese Liste aber sollten es nur Krankenhäuser schaffen, die ihre Ressourcen nicht verschleudern. Das Mittel, um schwarze Schafe herauszufiltern und das Gesundheitswesen insgesamt wirtschaftlicher zu machen, ist das Abrechnungssystem, das die Vergleichbarkeit von Spitalleistungen anstrebt. Im Idealfall liefern alle Krankenhäuser der Schweiz dazu Daten, damit Statistiker berechnen können, was eine Blinddarmoperation im Mittel kostet. Ein Spital, das teurer ist als der Durchschnitt, wird mit dem verfügbaren Fixbetrag seine Kosten nicht decken können und zahlt drauf.
Was passiert, wenn die Spitäler vor lauter Spareifer ihre Patienten allzu rasch nach Hause schicken, zeigt sich in Ländern wie Frankreich oder Deutschland. Das Phänomen hat auch einen Namen: «blutige Entlassungen». Im schweizerischen System würden sich Spitäler damit allerdings ins eigene Fleisch schneiden: Für Patienten, die nach einem erst halb ausgeheilten Eingriff bald wieder zurück ins Krankenhaus müssen, zahlen die Kassen nichts mehr – die Spitäler müssen dann quasi die Garantiearbeit auf eigene Kosten übernehmen.

Vasektomie kostet 1333 Franken.
Unter dem Druck, effizient zu behandeln, werden sie dennoch versuchen, ihre Patienten möglichst rasch weiterzureichen, und zwar in gut funktionierende Rehabilitationskliniken oder an die Spitex. Was damit an Prämiengeldern dank kürzerem Spitalaufenthalt eingespart wird, schieben die Spitäler aber teilweise bloss auf andere Institutionen ab. Dies zeigt sich in Deutschland, das 2004 ein DRG-System eingeführt hat. Eine grossangelegte Studie des «Deutschen Ärzteblatts» von 2007 kommt eindeutig zum Schluss: Was Akutspitäler einsparen, legen die Rehakliniken drauf. Denn Spitäler entlassen Leute häufig zu einem Zeitpunkt, zu dem sie noch nicht vollständig genesen sind, und überlassen sie den nachgelagerten Stellen.
Erste Tendenzen in diese Richtung stellen Schweizer Rehakliniken bereits heute fest, noch bevor die Fallpauschalen flächendeckend eingeführt sind. «Viele Spitäler leiten Patienten zur Rehabilitation weiter, die sie früher noch ein paar Tage bei sich behalten hätten», sagt Fabio M. Conti, Chefarzt der Clinica Hildebrand Centro di riabilitazione in Brissago und Präsident von Swiss Reha, der Vereinigung der führenden Schweizer Rehabilitationskliniken. Das Ergebnis: Rehakliniken sehen sich plötzlich mit Patienten konfrontiert, die für ihre Therapien noch gar nicht bereit sind – sei es, weil ihre Wunden noch versorgt werden müssen, weil sie noch über eine Nasensonde ernährt werden, auf einen Zentralkatheter für die medikamentöse Versorgung angewiesen sind oder weil ihre körperliche Belastbarkeit noch nicht gegeben ist.
Das Phänomen zeigt sich etwa in der Klinik Aarreha in Schinznach AG. «Die Patienten kommen heute nicht mehr sieben bis acht Tage, sondern bereits fünf bis sechs Tage nach der Operation zu uns», sagt Klinikdirektorin Eveline Wiederkehr-Steiger. Entsprechend seien sie häufig in instabiler Verfassung. Das hat finanzielle Folgen: Die Stunden, die das Personal der Klinik für die Pflege seiner Rehapatienten aufwenden muss, sind in den letzten zwei Jahren um über 60 Prozent gestiegen – und damit haben auch die Personalkosten zugenommen. «Wir brauchen vor allem mehr Fachpersonal als früher», sagt Wiederkehr. Drastisch gestiegen sind zudem die Kosten, die für Medikamente anfallen. Immerhin gibt es nur wenige Fälle, in denen ein Patient ins Spital zurückgeschickt werden muss, weil er unverantwortlich früh entlassen wurde. «In dieser Hinsicht nehmen die Spitäler ihre Verantwortung wahr», so Wiederkehr.
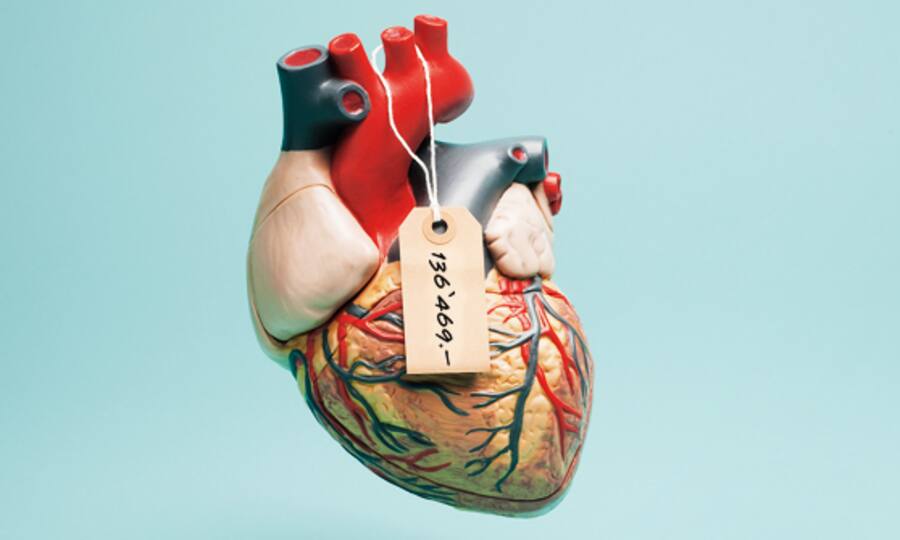
Eine Herztransplantation kostet 136'469 Franken.
Bereits heute gibt es Patienten, die nicht mehr rentieren: Kassen entschädigen Rehakliniken mit einer Tagespauschale pro Patient. Doch in der Grundversicherung reicht diese nicht aus, wenn sie etwa auf eine teure Medikamententherapie angewiesen sind. «Es ist falsch, wenn Akutspitäler ihre Einsparungen feiern und dabei verschweigen, dass sie Kosten einfach an uns ausgelagert haben», sagt Swiss-Reha-Präsident Conti. «Akutspitäler und Rehakliniken müssen zusammenrücken. Wir müssen zu einem System finden, das die Aufwendungen gesamthaft betrachtet und nicht nur auf einzelne Institutionen bezogen.»
Dass kranke Menschen neuerdings primär als Kostenfaktor angesehen werden, stört Margrit Kessler, Präsidentin der Patientenorganisation SPO, ganz grundsätzlich. Sie sieht die grösste Gefahr des Systemwechsels darin, dass «Patienten zur Ware entwürdigt werden». Je mehr Diagnosen einem Patienten zugeordnet werden und je kürzer die Aufenthaltszeit im Spital, umso mehr Geld wird dieses dafür erhalten. «Zu früh in die Reha oder an die Spitex abgeschobene Patienten bekommen dort nicht mehr all die Leistungen, auf die sie angewiesen wären», so Kessler. Statt der medizinisch besten Behandlung gebe es aus ökonomischen Zwängen heraus nur noch die rentabelste. Diese Verlagerung hin zum Wirtschaftlichen wird in der Gesundheitsszene kontrovers diskutiert (siehe Artikel zum Thema).
Tatsächlich belegen Studien aus Ländern, die mit Fallpauschalen abrechnen, dass Spitäler möglichst viele Behandlungen ambulant durchführen werden, um im stationären Bereich zu sparen. Schon heute haben ambulante Behandlungen massiv zugenommen, allein in den letzten Jahren über 13 Prozent, wie eine Erhebung des Spitalverbands H+ zeigt. Eigentlich eine gute Sache, denn damit lässt sich echt sparen. So wurde beispielsweise eine Star-Operation am Auge um etwa einen Viertel billiger.
Doch die Situation ist grotesk: Denn was weniger kostet und wirtschaftlich sinnvoll wäre, geht voll zu Lasten der Prämienzahler. Während sich im stationären Bereich die Kantone neu mit mindestens 55 Prozent an den Kosten beteiligen müssen, zahlen die Versicherten den ambulanten Bereich zu 100 Prozent mit ihren Prämien. Um diese Ungleichbehandlung zu beseitigen, fordert der Krankenkassenverband Santésuisse, dass sich überall Staat, Krankenkassen und Patienten mit ihrem Selbstbehalt nach dem gleichen Schlüssel beteiligen müssen.
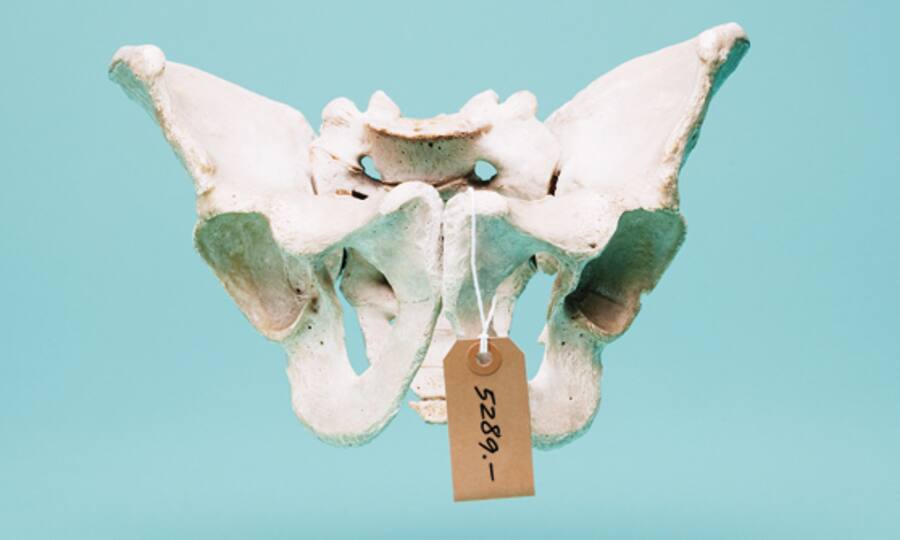
Eine Hüft- und Beckenfraktur kostet 5289 Franken.
Und noch etwas zeigen die Erfahrungen in anderen Ländern: Auch mit Fallpauschalen lassen sich die Kosten im Gesundheitswesen gesamthaft nicht reduzieren. Es findet sich denn auch kein Experte, der heute noch verspricht, dass dank dem neuen System die Prämien sinken werden. «Wenn wir es schaffen, dass die Einführung der neuen Spitalfinanzierung nicht zu einem zusätzlichen Kostenschub führt, wäre das schon ein Erfolg», sagt etwa Peter Indra, bis vor kurzem Vizedirektor des Bundesamts für Gesundheit (BAG) und designierter Generaldirektor der Krankenkasse Swica. Der ausgewiesene Spezialist für Fallpauschalen rechnet im besten Fall mit einem langsameren Prämienanstieg. Und der Krankenkassenverband Santésuisse schätzt, dass allein mit der Umstellung im Jahr 2012 ein Anstieg der Prämien um zusätzliche drei Prozent droht.
Wieso hat das Parlament der Systemänderung dennoch zugestimmt? Viele Akteure im Gesundheitswesen hoffen, dass das neue System immerhin mittel- bis langfristig dazu führt, dass die Kosten sanfter steigen. So geht Manuel Jung, Spezialist für Gesundheitstarife beim Preisüberwacher, davon aus, dass die Versicherten in ein paar Jahren profitieren. Denn nach der Einführungsphase lassen sich nach und nach jene Spitäler herausfiltern, die ihre Patienten nicht effizient genug behandeln. Wenn die Krankenkassen hart bleiben in den Verhandlungen, wird diesen Spitälern Geld in der Bilanz fehlen. Können sich Spital und Krankenkassen nicht einigen, wird sich der Preisüberwacher einschalten. Und Manuel Jung macht keinen Hehl daraus, dass er in solchen Fällen tiefere Tarife fordern wird.
Ineffiziente Spitäler müssen dann entweder günstiger wirtschaften, indem sie vom Gemischtwarenladen zur Spezialklinik werden – oder aber ganz schliessen. Hier liegt die stille Hoffnung vieler Politiker: Spitalschliessungen durch die ökonomische Hintertür. Während heute Gesundheitsdirektoren ihre Abwahl praktisch besiegeln, wenn sie sich für die Schliessung eines Krankenhauses stark machen, können sie künftig aufzeigen, dass das betreffende Spital zu teuer ist. Schreibt ein Spital tiefrote Zahlen, kann die örtliche Bevölkerung immer noch entscheiden, wie viele Steuermillionen ihr der Erhalt eines eigenen Krankenhauses wert ist. «Entscheidend wird sein, ob die Kantone wirklich sparen wollen und endlich bereit sind, das Gesundheitswesen effizient zu machen», so Pius Gyger, Leiter Gesundheitspolitik der Krankenkasse Helsana.
Neu werden ab 2012 auch die jährlichen Investitionen eines Spitals nicht mehr wie bisher nur mit Steuergeldern finanziert, sondern auch mit einem Zuschlag auf die Fallkostenpauschale. Dies wird die Prämien ebenfalls nach oben treiben. Eine aktuelle Studie von PricewaterhouseCoopers berechnete die zusätzlichen Kosten dafür je nach Spital auf bis zu 1245 Franken bei einem durchschnittlich schweren stationären Fall. Bei einer aufwendigen Herztransplantation können allein dafür bis zu 20'000 Franken anfallen. Allerdings zwingt dieser Mechanismus die Spitäler gleichzeitig, nur dort zu investieren, wo es den Patienten direkt zugutekommt, weil die Investitionen selbsttragend sein müssen. Luxuslösungen für Chefärzte liegen da nicht mehr drin.
Beispielhaft zeigen sich die Auswirkungen im Baselbiet. Dort lässt Gesundheitsdirektor Peter Zwick ein 800-Millionen-Neubauprojekt des Kantonsspitals Bruderholz durchleuchten. Er wolle ein gutes, aber auch ein finanzierbares Spital, lässt sich Zwick in lokalen Medien zitieren. Er bezweifle, dass das ursprüngliche Projekt durch Einnahmen aus den Fallpauschalen finanziert werden könne. Wie viel Geld gespart werden muss, ist zwar noch offen. Das mit der Analyse beauftragte Planungsbüro hat allerdings in Deutschland einen vergleichbaren Bau auf die Beine gestellt – für weniger als die Hälfte der Kosten des Baselbieter Projekts.

Ein Schleimhautgeschwür im Verdauungstrakt kostet 6194 Franken.
Auf den ersten Blick aus einer unerwarteten Ecke Zuspruch bekommt das DRG-Modell von Martin Patzen, Direktor des Kantonsspitals Uri und nicht nur Ökonom, sondern auch Theologe. Sein Haus rechnet mit Fallpauschalen ab – ein ökonomisches Modell, das auch ethisch verantwortungsvoll sei, wie Patzen sagt. «Öffentliche Aufgaben stehen im Wettbewerb um knappe finanzielle Mittel. Unwirtschaftlich eingesetztes Geld im Gesundheitswesen geht letztlich zulasten anderer Staatsaufgaben wie des Bildungs- oder Sozialwesens.» Deshalb müsse das Gesundheitswesen haushälterisch mit Ressourcen umgehen. Dies erfordere, dass Ärzte Doppelspurigkeiten vermeiden und präzise Diagnosen erstellen wie auch dass Kassen auf unnötigen administrativen Aufwand verzichten.
Wie all die geplanten Änderungen aufeinander einwirken werden, können selbst die gewieftesten Experten nicht prognostizieren. Der Systemwechsel ist derart komplex, dass sie einen Blindflug voraussagen. Der frühere BAG-Vizedirektor Indra fordert deshalb, dass der Bundesrat eine Taskforce einsetzt und alle wichtigen Akteure einbezieht. Die Taskforce soll die Umsetzung so nah begleiten, wie im Idealfall Ärzte ihre Patienten, damit sie sofort dort reagieren kann, wo nach dieser riesigen Operation im Gesundheitswesen unerwünschte Nebenwirkungen auftreten.
Wovon man so oder so ausgehen kann: So gut wie nach einer einfachen Blinddarmoperation sind die Heilungschancen für die weiter krankhaft steigenden Krankenkassenprämien auf keinen Fall.
Diagnosebezogene Fallpauschalen (DRG, englisch: Diagnosis Related Groups) sind eine Methode für die Abgeltung von stationären Behandlungen in Spitälern. Swiss DRG, ein auf die Schweiz ausgerichtetes Finanzierungsmodell, soll 2012 landesweit eingeführt werden. Damit werden die Spitäler nicht mehr für die Aufenthaltstage ihrer Patienten bezahlt, sondern nur noch für die effektiven ärztlichen Leistungen an diesen.
Im DRG-System werden die Patienten in medizinisch und ökonomisch möglichst einheitliche Gruppen eingeteilt. Das wichtigste Kriterium bei der Fallcodierung ist die Hauptdiagnose bei Spitalaustritt. Hinzu kommen Faktoren wie Nebendiagnosen, allfällige Komplikationen, Behandlungsmethoden sowie Alter und Geschlecht des Patienten.
Diesen Datensatz verarbeitet eine spezielle Software, der sogenannte Grouper. Er ordnet jeder Fallgruppe ein Kostengewicht zu, das den Behandlungsaufwand für eine Diagnose beschreibt. Zwei Beispiele: Bei einer einfachen Harnsteinbehandlung beträgt das Kostengewicht 0,373, bei der Implantation eines Herzschrittmachers 3,624. Die erste Behandlung kostet etwa einen Drittel eines durchschnittlichen Spitalaufenthalts, die zweite das Dreieinhalbfache. Am Ende liegen für jeden Patienten zwei wichtige Zahlen vor: wie teuer seine Behandlung ist und wie viele Tage die Hospitalisation dauern soll.
36 öffentliche Spitäler in 11 Kantonen arbeiten bereits heute mit dem Vorläufersystem APDRG (All Patient Diagnosis Related Groups). Mit dieser Tarifstruktur lässt sich die Höhe der Fallpauschalen errechnen: durch Multiplikation des Kostengewichts je nach Fallgruppe mit einem Basispreis. Diese «Baserate» ist heute allerdings von Kanton zu Kanton, ja sogar von Spital zu Spital verschieden – je nachdem, welche Faktoren darin eingerechnet sind. Bei Swiss DRG müssen künftig alle Spitäler die Kosten aufgrund einheitlicher Kriterien ermitteln, wordurch man Spitalleistungen besser vergleichen kann.
Kosten des Gesundheitswesens seit 1995, aufgeteilt nach Leistungen, in Franken (Daten nach 2007 sind nicht erhältlich)
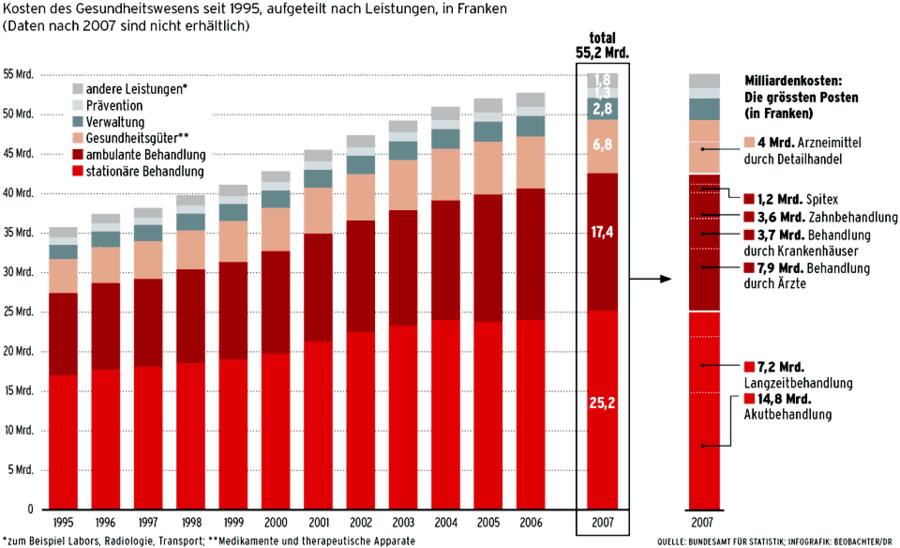
Klicken Sie auf die Grafik, um sie vergrössert in einem neuen Fenster anzuzeigen.

13 Kommentare