Profite fehlen, Patienten sterben
Immer mehr Antibiotika verlieren ihre Wirkung. Neue kommen kaum auf den Markt, weil die Pharma mit anderen Medikamenten mehr verdient.

Veröffentlicht am 28. August 2023 - 06:00 Uhr
Achtung, resistente Bakterien: In Spitälern ist Hygiene oberstes Gebot.
Bakterien sind klein, aber manche können töten. Mehrere Hundert Mal tun sie es jedes Jahr in der Schweiz. Ihre Namen: Escherichia coli, Pseudomonas aeruginosa und Staphylococcus aureus.
Sie haben durch Anpassungen in ihrem Erbgut eine Eigenschaft entwickelt, die sie extrem gefährlich macht: Viele Antibiotika können ihnen nichts mehr anhaben, sie sind dagegen resistent. Wenn sie einen Wirt besiedelt haben, verrichten sie ungestört ihr zerstörerisches Werk. Am Schluss steht der Tod.
Dass Bakterien resistent werden, ist ein natürliches biologisches Phänomen. Wie jedes andere Lebewesen versuchen die Keime, sich optimal an ihre Umgebung anzupassen und zu überleben. Geschwindigkeit und Verbreitung der Resistenzen haben seit der Jahrtausendwende deutlich zugenommen. Der wichtigste Grund dafür ist, dass weltweit zu häufig Antibiotika verschrieben werden.
Schweiz konsumiert wenig
Die gute Nachricht: In dieser Hinsicht steht die Schweiz sehr gut da. Im europäischen Vergleich schneiden nur Deutschland und die Niederlande besser ab. Wenn man bei der Betrachtung die lateinische Schweiz ausklammern würde, wären wir an der Spitze. In keiner Region Europas werden gemäss dem Schweizerischen Zentrum für Antibiotikaresistenzen (Anresis) so wenig Antibiotika konsumiert wie in der deutschsprachigen Schweiz. In der Westschweiz und im Tessin ist der Verbrauch höher.
Die Gründe für den Unterschied entlang der Sprachgrenzen sind unklar. «Eine Rolle spielen möglicherweise multiresistente Bakterien, die beispielsweise via Patienten aus dem benachbarten Italien und Frankreich eingeschleppt werden und entsprechend behandelt werden müssen», sagt Michael Gasser von Anresis. Andere Faktoren seien unterschiedliche Erwartungen von Ärztinnen und Patienten sowie weitere kulturelle und sozioökonomische Faktoren.
Grosse Unterschiede in der Westschweiz und im Tessin
Der Unterschied ist mit rund einem Drittel signifikant. Und deshalb ein Politikum. Ärzte sollten sich bei der Verschreibung von Antibiotika an den geltenden Richtlinien der Schweizerischen Gesellschaft für Infektiologie orientieren. Erstaunlich: Der Berufsverband der Schweizer Ärztinnen und Ärzte (FMH) weiss zum Unterschied nur wenig zu sagen: «Die Gründe sind multifaktoriell. Sie wurden bisher aber nicht en détail untersucht. Entsprechende Studien wären wünschenswert», sagt Carlos Quinto von der FMH.
Ärztinnen und Ärzte ändern ihre Verschreibungspraxis nur ungern. Darauf deuten die Ergebnisse einer Studie der Universität Basel. Die Forschenden identifizierten Hausärztinnen und Hausärzte, die besonders häufig Antibiotika verschreiben, etwa bei Atem- und Harnwegsinfekten. Für die Studie hatte das Forschungsteam Zugriff auf anonymisierte Daten der drei grössten Schweizer Versicherer. Die besagten Hausärzte wurden alle drei Monate kontaktiert und auf ihre abweichende Verschreibungspraxis hingewiesen.
Fazit: Innerhalb der Studiendauer von zwei Jahren führte diese Massnahme zu keiner Verbesserung der Verschreibungspraxis. «In einem Land mit einer ohnehin niedrigen Verschreibungsrate scheint es schwierig, den Konsum mit einer einfachen Massnahme weiter zu reduzieren. Auch wenn zweifelsohne noch Verbesserungsspielraum für die Behandlungen von Atemwegsinfektionen und Harnwegsinfektionen besteht», sagt die beteiligte Forscherin und leitende Statistikerin Soheila Aghlmandi.
Immer mehr Todesfälle
Gemessen wird der Antibiotikaverbrauch in sogenannten Tagestherapiedosen (Defined Daily Dose: DDD). Das ist jene Menge, die bei einer bestimmten Indikation im Durchschnitt pro Tag verordnet wird. Sie belief sich im Jahr 2012 noch auf 11,4 pro 1000 Einwohner und sank anschliessend gemäss dem «Swiss Antibiotic Resistance Report 2022» kontinuierlich auf 10,1 im Jahr 2021.
Leider wirkt sich der seit Jahren sinkende Antibiotikaverbrauch in der Schweiz nicht positiv auf die Zahl der Todesfälle aus, die durch Multiresistenzen verursacht werden. Da zeigt der Trend nämlich nach oben. Gemäss Daten von Anresis hat sich die Zahl der Todesfälle von 136 im Jahr 2010 mehr als verdoppelt – auf 286 im Jahr 2019 (siehe Grafik).
Todesfälle durch Antibiotikaresistenzen
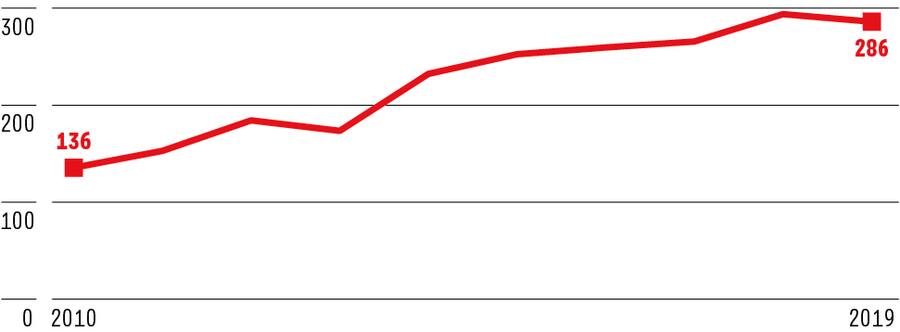
Anzahl Todesfälle durch Infektionen mit antibiotikaresistenten Bakterien in der Schweiz von 2010 bis 2019.
Kein Interesse an Antibiotikaforschung
Warum ist das so? Warum kommen die mächtigen Pharmakonzerne mit ihren gut ausgebauten Forschungsabteilungen nicht gegen die kleinen Killer an?
Die Antwort: weil es viele von ihnen gar nicht versuchen.
So schreibt etwa Novartis, weltweit einer der grössten Medikamentenhersteller mit einem Jahresumsatz von 50,5 Milliarden Dollar, auf eine Anfrage des Beobachters: «Wir haben uns 2018 aus der Antibiotikaforschung zurückgezogen, um unsere Ressourcen auf andere Bereiche zu konzentrieren.»
Ähnlich klingt es bei AstraZeneca (Umsatz: 44,3 Milliarden Dollar): «Wir erforschen derzeit keine Antibiotika und werden auch in den kommenden Jahren keine auf den Markt bringen, da sie nicht zu unseren Schwerpunktgebieten gehören.»
Kurz und knapp schliesslich der Bescheid von Novo Nordisk (25,8 Milliarden Dollar): «Wir forschen nicht auf dem Gebiet der Antibiotika.» Roche wiederum gibt zwar an, an zwei neuartigen Antibiotika zu forschen. Es sei aber noch zu früh, Aussagen zur Wirksamkeit zu machen.
- Verwenden Sie Antibiotika so, wie sie verschrieben wurden. Halten Sie sich genau an die von der Ärztin oder dem Arzt verordnete Dosierung und Behandlungsdauer.
- Lassen Sie keine Einnahme aus. Brechen Sie die Behandlung nicht vorzeitig ab, auch wenn Sie sich nach einigen Tagen bereits besser fühlen. Eine falsche Einnahme kann zu Resistenzen führen.
- Teilen Sie die Ihnen verschriebenen Antibiotika nicht mit anderen Personen. Ihre Behandlung ist für Sie verschrieben worden und entspricht Ihrem persönlichen Bedarf.
- Bringen Sie angebrochene Packungen zurück in die Apotheke oder Arztpraxis. Entsorgen Sie Antibiotika nie im Hausmüll und tragen Sie dazu bei, dass diese nicht in die Umwelt, zum Beispiel ins Abwasser, gelangen. Bewahren Sie keine Antibiotika auf, um diese bei anderen Erkrankungen zu verwenden.
Quelle: BAG
Der Verband der forschenden pharmazeutischen Firmen der Schweiz (Interpharma) verteidigt die Strategie der Konzerne. «Die Herausforderungen und die Dynamik des Antibiotikamarkts sind einzigartig», so Interpharma-Sprecher Michael Schoy. Bei neuen Antibiotikaklassen scheitern die meisten potenziellen Wirkstoffe in der Entwicklung. Nur drei Prozent schaffen es bis zum Patienten.
Die Entwicklung von Medikamenten und insbesondere Antibiotika dauere im Schnitt zwölf Jahre und koste rund 2,5 Milliarden Dollar. Wenn das Medikament dann auf dem Markt sei, werde es nur dann eingesetzt, wenn sich alle herkömmlichen Antibiotika als wirkungslos erwiesen hätten. Damit wolle man die Resistenzbildung so lange wie möglich verzögern. Vom neuen Medikament würden deshalb nur kleine Mengen verkauft.
Kurz zusammengefasst: Die Entwicklung sei teuer, die Verdienstmöglichkeiten seien klein.
Diese Argumentation will Pharmakritiker und Buchautor Beat Ringger nicht stehen lassen: «Tatsache ist, dass die grossen Pharmakonzerne im Geld schwimmen und keine Probleme hätten, neue Antibiotika zu entwickeln. Doch sie wollen nicht, weil solche Medikamente keine Traumprofite versprechen.» Grosse Pharmakonzerne strebten heute Gewinnmargen von 40 Prozent an, damit sie die hohen Erwartungen der Finanzmärkte erfüllen und regelmässig Aktienrückkäufe tätigen können.
Novartis hat Aktien für 30 Milliarden Dollar zurückgekauft
Novartis etwa habe innerhalb von nur zwei Jahren zwei Aktienrückkaufprogramme im Umfang von insgesamt 30 Milliarden US-Dollar getätigt. Das sei ein steuerfreies Geschenk an die Aktionärinnen und Aktionäre, weil dank den Rückkäufen der Wert der verbleibenden Aktien entsprechend steigt. Ringger lakonisch: «Die 30 Milliarden fehlen dann allerdings in Forschung und Entwicklung.»
Der Bund versucht hier in die Bresche zu springen und hat 37 Millionen in die Forschung zu Antibiotikaresistenzen investiert. «Bereits 2016 ist eine Strategie Antibiotikaresistenzen erarbeitet worden. Diese wird entschlossen umgesetzt», sagt Anne Lévy, Direktorin des Bundesamts für Gesundheit. Der Bundesrat erachte die Problematik der Antibiotikaresistenz als eine ernsthafte und dringende Bedrohung der öffentlichen Gesundheit. «Die wichtigste Massnahme ist, den Antibiotikaeinsatz weiter zu reduzieren, gemäss dem Prinzip ‹So viel wie nötig, so wenig wie möglich›», so Lévy.
